Espondilodiscopatia Degenerativa em Goiânia
Recebeu um laudo com espondilodiscopatia degenerativa? Avaliação clínica completa em Goiânia que correlaciona o exame de imagem com seus sintomas e define o tratamento adequado para cada caso.
40.000+
Pacientes Atendidos
20
Anos de Experiência
2.000+
Cirurgias Realizadas
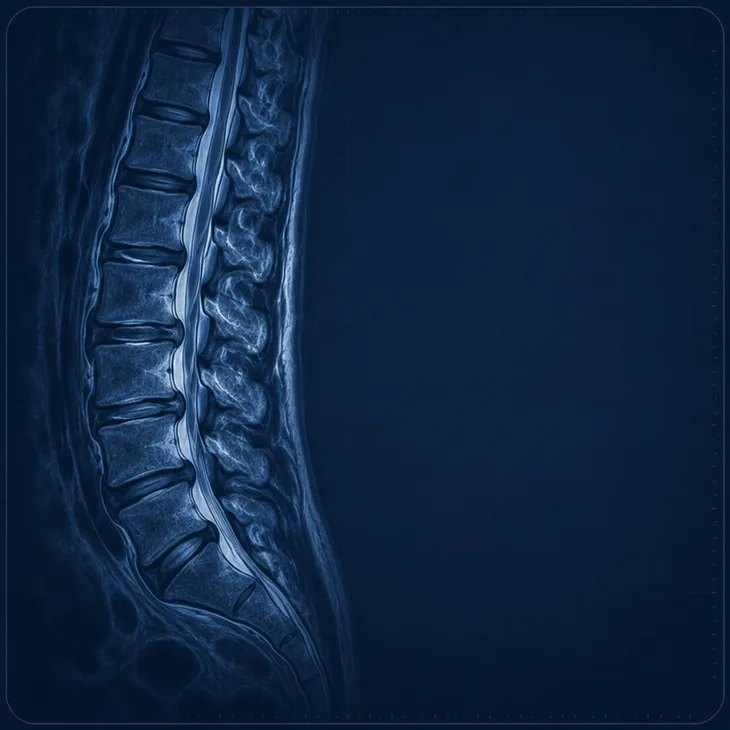
Leitura Detalhada do Laudo
Cada termo do exame é explicado e correlacionado com os seus sintomas, para que você compreenda exatamente o estado da sua coluna.
O que é Espondilodiscopatia Degenerativa
Espondilodiscopatia degenerativa é o conjunto de alterações degenerativas que afetam, ao mesmo tempo, os discos intervertebrais (a estrutura amortecedora entre as vértebras) e as articulações posteriores da coluna (chamadas articulações facetárias). É um termo técnico que aparece com muita frequência em laudos de ressonância magnética, principalmente a partir dos 30 a 40 anos.
O Dr. Aurélio Arantes, ortopedista especialista em coluna vertebral em Goiânia, esclarece: receber esse achado no exame não significa, por si só, que existe uma doença grave. Trata-se de um sinal de envelhecimento natural da coluna. O que importa é a correlação clínica — ou seja, como esses achados se manifestam em sintomas e em impacto funcional.

Tipos de Espondilodiscopatia Degenerativa
Espondilodiscopatia Degenerativa Cervical
Afeta o pescoço (vértebras C1 a C7). Provoca dor cervical, dor irradiada para os ombros e braços, formigamento nas mãos e, em casos avançados, sinais de mielopatia (alteração dos reflexos e dificuldade para caminhar).
Espondilodiscopatia Degenerativa Lombar
Afeta a região baixa das costas (L1 a L5/S1). É a forma mais comum. Causa lombalgia crônica, dor irradiada para as pernas (ciatalgia), formigamento e fraqueza nos membros inferiores quando há compressão neural.
Espondilodiscopatia Degenerativa Torácica
Afeta a região do meio das costas (T1 a T12). Menos comum por causa da estabilidade dada pela caixa torácica, mas pode causar dor entre as escápulas e dor que irradia para o tórax, simulando outras condições.
Espondilodiscopatia Degenerativa Difusa
Acomete múltiplos níveis da coluna ao mesmo tempo. Comum em pacientes acima dos 60 anos, exige avaliação cuidadosa para identificar quais níveis são responsáveis pelos sintomas e quais são apenas achados radiológicos.
Termos do Laudo de Espondilodiscopatia Degenerativa
Os laudos de ressonância usam uma terminologia técnica que pode parecer assustadora. Conheça os termos mais comuns associados à espondilodiscopatia degenerativa e o que eles significam de fato.
- Desidratação discal — perda de água do disco
- Redução do espaço discal — disco mais fino
- Osteófitos marginais — bicos de papagaio
- Abaulamento ou protrusão discal
- Alterações Modic — sinal nas placas vertebrais
Importante
Os termos do laudo descrevem achados de imagem. Eles não definem o tratamento sozinhos.
O médico precisa correlacionar a imagem com o exame físico e a história clínica. Um achado grave pode não causar sintomas, e um achado discreto pode causar dor incapacitante. Por isso a avaliação especializada é fundamental.
Sintomas da Espondilodiscopatia Degenerativa
1
Dor crônica nas costas ou no pescoço
O sintoma mais frequente é a dor persistente, que pode aparecer ou piorar com determinadas posições, esforço físico ou ao final do dia. Costuma melhorar com repouso e piorar com permanência prolongada em pé ou sentado. Quando atinge a região lombar, é classificada como lombalgia crônica; na região cervical, é chamada de cervicalgia.
2
Rigidez da coluna pela manhã
Sensação de coluna travada ao acordar, que melhora gradualmente com o movimento ao longo do dia. É um sinal típico de comprometimento das articulações facetárias. Quando a rigidez dura mais de uma hora, pode indicar um processo inflamatório associado e merece avaliação especializada.
3
Dor irradiada para braços ou pernas
Quando a degeneração avançada comprime raízes nervosas, surge dor que irradia da coluna para os membros — para os braços (espondilodiscopatia cervical) ou para as pernas (espondilodiscopatia lombar). Pode vir acompanhada de formigamento, dormência ou sensação de choque.
4
Fraqueza muscular ou perda de função (sinal de alerta)
Perda de força em algum grupo muscular específico, dificuldade para levantar o pé ao caminhar, atrofia muscular ou alteração dos reflexos são sinais de comprometimento neurológico. Esses sintomas exigem avaliação médica imediata, pois podem indicar a necessidade de tratamento mais agressivo, inclusive cirúrgico.
Como é Feito o Diagnóstico em Goiânia
Avaliação Clínica
Anamnese detalhada da dor (localização, irradiação, fatores de melhora e piora), exame físico ortopédico e neurológico completo, com testes específicos para cada região da coluna.
Exames de Imagem
Radiografia (para alinhamento e instabilidade), ressonância magnética (padrão-ouro para visualizar discos e nervos) e tomografia (para avaliar osso e calcificações). Cada exame mostra um aspecto diferente.
Correlação Clínico-Radiológica
A etapa mais importante: relacionar o que o exame mostra com o que o paciente sente. O laudo isolado não define tratamento — a correlação clínica é o que orienta a melhor conduta para cada caso.
Opções de Tratamento
1
Tratamento Conservador
A maioria dos casos é tratada sem cirurgia. Inclui medicação anti-inflamatória, analgésicos e relaxantes musculares quando necessário, fisioterapia especializada (RPG, pilates clínico, fortalecimento de core), exercícios físicos regulares de baixo impacto, perda de peso quando indicada e mudanças nos hábitos de vida (postura, ergonomia, sono).
2
Procedimentos Minimamente Invasivos
Quando o tratamento conservador não controla a dor, podem ser indicadas infiltrações guiadas por imagem (epidurais, facetárias ou de raiz nervosa) e rizotomia por radiofrequência (denervação facetária). São procedimentos ambulatoriais, com agulha, sem incisão cirúrgica, e oferecem alívio significativo da dor por meses a anos.
3
Cirurgia (em casos selecionados)
Indicada quando há déficit neurológico progressivo, instabilidade vertebral, dor incapacitante refratária a 3-6 meses de tratamento adequado ou compressão neural significativa. As opções incluem descompressão neural (microdiscectomia, laminectomia, foraminotomia) e, em casos de instabilidade, artrodese (fusão vertebral) com técnicas minimamente invasivas. A indicação é sempre individualizada e discutida em detalhes com o paciente.
Procedimentos Relacionados
Artrodese de Coluna
Estabilização para casos avançados
Hérnia de Disco
Microdiscectomia e endoscopia
Nervo Comprimido
Descompressão endoscópica
Infiltração Lombar
Bloqueios guiados por imagem
Rizotomia
Denervação facetária por radiofrequência
Infiltração por Ultrassom
Sem radiação, com precisão em tempo real
Conheça mais sobre o ortopedista de coluna em Goiânia ou agende uma avaliação detalhada do seu laudo.
Artigos Relacionados sobre Espondilodiscopatia
Espondilodiscopatia Degenerativa
Guia completo sobre a condição
Espondilodiscoartrose Lombar
A versão lombar da condição
Discopatia Degenerativa
Doença degenerativa do disco
Desidratação Discal Difusa
Termo comum em laudos
Alterações Degenerativas Lombares
Como interpretar os achados
Espondilodiscopatia É Grave?
Quando se preocupar
Perguntas Frequentes sobre Espondilodiscopatia Degenerativa em Goiânia
O que é espondilodiscopatia degenerativa?
Espondilodiscopatia degenerativa é o conjunto de alterações degenerativas que afetam simultaneamente os discos intervertebrais (a parte amortecedora entre as vértebras) e as articulações posteriores da coluna (chamadas articulações facetárias). É um achado comum em laudos de ressonância magnética a partir dos 30-40 anos, indicando desgaste progressivo das estruturas da coluna vertebral.
Espondilodiscopatia degenerativa é grave?
A gravidade depende do grau de comprometimento e dos sintomas apresentados. Em estágios iniciais, é uma alteração esperada do envelhecimento e pode não causar sintomas. Em casos avançados, pode levar a compressão das raízes nervosas, instabilidade vertebral, dor incapacitante e perda de função. O Dr. Aurélio Arantes avalia individualmente cada laudo, correlacionando os achados de imagem com os sintomas clínicos.
Qual a diferença entre espondilodiscopatia degenerativa cervical e lombar?
A espondilodiscopatia degenerativa cervical afeta o pescoço (vértebras C1 a C7) e costuma causar dor cervical, dor irradiada para os ombros e braços, formigamento nas mãos e, em casos graves, mielopatia. A espondilodiscopatia degenerativa lombar afeta a região baixa das costas (L1 a L5/S1) e provoca lombalgia crônica, dor irradiada para as pernas (ciatalgia), formigamento e fraqueza nos membros inferiores.
Espondilodiscopatia degenerativa tem cura?
Não há cura no sentido de reverter as alterações degenerativas, pois fazem parte do processo natural de envelhecimento da coluna. Porém, há tratamentos eficazes para controlar os sintomas, recuperar a função e impedir a progressão acelerada. O tratamento envolve medicação, fisioterapia especializada, exercícios, mudanças de hábitos e, quando necessário, procedimentos minimamente invasivos ou cirurgia.
Quais sintomas indicam que a espondilodiscopatia degenerativa precisa de cirurgia?
A indicação cirúrgica considera sintomas como dor que não melhora após 3 a 6 meses de tratamento conservador adequado, dor incapacitante que impede atividades da vida diária, déficit neurológico progressivo (perda de força ou sensibilidade), sinais de mielopatia (alteração de reflexos, dificuldade para caminhar) e instabilidade vertebral demonstrada em exames dinâmicos.
O que faço quando recebo um laudo com espondilodiscopatia degenerativa?
Não entre em pânico — esse achado é comum a partir dos 30-40 anos. Procure um ortopedista especialista em coluna para avaliação clínica que correlacione o laudo com os seus sintomas. O laudo isolado não define o tratamento; o que importa é a combinação entre os achados de imagem e a queixa clínica. Em Goiânia, o Dr. Aurélio Arantes (CRM-GO 11500) realiza essa avaliação completa.
Espondilodiscopatia degenerativa aposenta?
Por si só, o laudo não garante aposentadoria. O que pode levar ao afastamento ou aposentadoria por invalidez é o grau de comprometimento funcional comprovado em perícia médica — incapacidade para a função habitual, dor incapacitante refratária a tratamento, ou déficit neurológico significativo. A avaliação previdenciária considera múltiplos fatores além da imagem.
Posso fazer atividade física com espondilodiscopatia degenerativa?
Sim, e a atividade física é um dos pilares do tratamento. Exercícios de fortalecimento do core, alongamentos, pilates, hidroginástica e caminhada são geralmente bem tolerados e recomendados. Devem ser evitados impactos repetitivos, levantamento de peso excessivo e movimentos bruscos de torção. A indicação é individualizada — o ortopedista de coluna define o que é seguro para cada caso.
Este conteúdo é informativo e não substitui consulta médica. O diagnóstico e tratamento da espondilodiscopatia degenerativa dependem de avaliação clínica individualizada com ortopedista especialista em coluna. Conteúdo elaborado em conformidade com a Resolução CFM 2.336/2023.
Avaliar Meu Laudo
Traga seus exames e tenha cada termo explicado em consulta especializada.

Dr. Aurélio Arantes
CRM-GO 11500 | RQE 7219
- Graduado pela UFG
- Membro titular da SBOT
- +2.000 cirurgias realizadas
- Especialista em coluna vertebral
COE Ortopedia
R. S-6, 146 - 1 andar
St. Bela Vista, Goiânia - GO
CEP: 74823-470